El Escenario
Una paciente llega a un hospital privado en São Paulo para un procedimiento programado. Ha sido atendida en esta instalación antes — sus registros existen en el HIS del hospital. Su aseguradora ha preautorizado el procedimiento. Su cardiólogo en una clínica diferente envió una derivación la semana pasada. Pero cuando el equipo de admisiones verifica el sistema del hospital, ninguna de la información externa está allí. La derivación llegó por correo electrónico. La preautorización está en un PDF en el escritorio de alguien. Las notas del cardiólogo están en un sistema diferente que no se conecta con el de este hospital.
El equipo de admisiones pasa 40 minutos al teléfono y por correo electrónico para reunir la información necesaria para proceder. Esto es la realidad operativa cotidiana en toda la salud latinoamericana. Los sistemas existen. La digitalización ha ocurrido. Pero la integración no.
La Arquitectura de la Desconexión
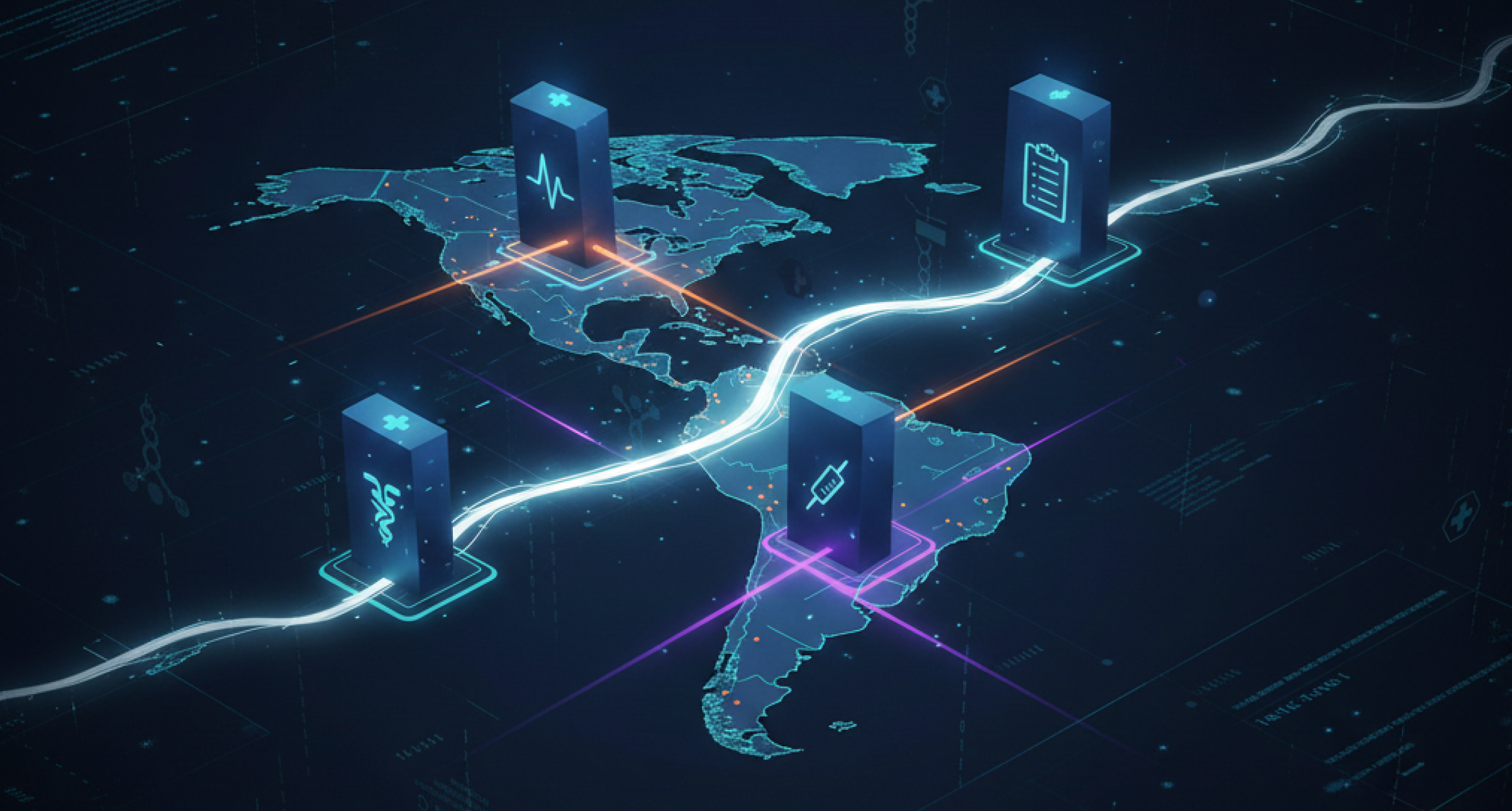
Entender por qué los sistemas de salud latinoamericanos no se comunican requiere entender cómo fueron construidos. A diferencia del mercado estadounidense — donde mandatos de uso significativo, reformas legales y obligaciones de intercambio de datos crearon presión regulatoria hacia la interoperabilidad — la digitalización de la salud en América Latina ocurrió orgánicamente, país por país, institución por institución, proveedor por proveedor.
El resultado es un paisaje de sistemas profundamente heterogéneos y aislados: hospitales con plataformas HIS de los años 90 y 2000 que son anteriores a las arquitecturas modernas de API; sistemas EHR construidos por proveedores locales para requisitos regulatorios específicos de cada país, no para el intercambio de datos entre sistemas; plataformas de aseguradoras construidas con modelos de datos propietarios sin conectividad externa; y sistemas gubernamentales de información de salud que recopilan datos pero no los comparten en tiempo real.
La Torre de Babel de los Sistemas de Códigos
Una de las expresiones más concretas del fracaso de la interoperabilidad es la proliferación de sistemas de codificación médica incompatibles. Un procedimiento realizado en un hospital colombiano puede ser codificado bajo CUPS. El mismo procedimiento en un hospital brasileño usa TUSS. Una aseguradora multinacional que opera en ambos países puede usar ICD-10 para códigos de diagnóstico pero mantener mapeos propietarios de códigos de procedimientos para cada país. Una reclamación enviada con el código incorrecto — incluso si el contenido clínico es idéntico — será rechazada.
Por Qué los Proyectos de Interoperabilidad Siguen Fracasando
Los ministerios de salud de la región han invertido en iniciativas de interoperabilidad. Los estándares HL7 FHIR se han adoptado en marcos de política. Los programas piloto han demostrado viabilidad técnica. Sin embargo, la interoperabilidad genuina y operando a escala sigue siendo rara.
La razón es que la interoperabilidad no es un problema tecnológico — es un problema de modelo de negocio e incentivos. Los proveedores con grandes bases instaladas tienen incentivos económicos para mantener el bloqueo propietario. Compartir datos con competidores requiere confianza que el mercado no ha establecido. Los costos de integración recaen sobre las instituciones individuales, mientras que los beneficios se acumulan en el ecosistema en su conjunto.
El Costo Financiero de la Fragmentación
El costo de los sistemas desconectados no es abstracto. Para los hospitales, la fragmentación implica reingreso manual de datos entre sistemas — creando costos laborales, tasas de error y demoras. Implica errores de facturación causados por documentación clínica y codificación incompatibles. Para las aseguradoras, significa incapacidad de validar reclamaciones contra registros clínicos en tiempo real. Algunas estimaciones sugieren que el desperdicio administrativo por fragmentación en salud en América Latina consume entre el 20% y el 30% del gasto administrativo total en salud.
Cómo Se Ve el Cambio Real de Infraestructura
La solución a la fragmentación no es un EHR universal único ni un estándar de integración mandatado por el gobierno. Es una capa de infraestructura que conecta los sistemas existentes sin requerir que sean reemplazados — traduciendo entre formatos propietarios, estandarizando a sistemas de códigos globales, y permitiendo que los datos fluyan de forma segura y en tiempo real entre los actores que los necesitan. La fragmentación de la salud en América Latina no es un defecto que puede ser parcheado. Es una característica estructural de un mercado que se digitalizó sin integrarse.